Пиелонефрит при беременности

Боли в поясничной области спины
Беременность – физиологическое (нормальное) состояние. Однако норма – понятие растяжимое. В организме беременной женщины происходит ряд изменений, остающихся в пределах нормы, но создающих предпосылки для развития патологии. Пиелонефрит или инфекционное воспаление почек при беременности – пример такой патологии. Патологии, которую легче предупредить, чем лечить.
Содержание
Что такое пиелонефрит
Для понимания того, что такое пиелонефрит и как развивается это заболевание, необходимо знать анатомию и физиологию мочевыделительной системы.
Основная функция почек – удаление из организма токсичных продуктов обмена веществ – мочевины, креатинина, мочевой кислоты, излишков солей кальция и натрия. Для этого здоровые почки фильтруют до 2000 литров крови за сутки, на протяжении десятилетий, без технического обслуживания и ремонта.
Почечная ткань состоит из тысяч километров извитых канальцев, по которым циркулирует первичная моча. По составу она мало отличается от плазмы крови, однако по мере приближения к концу канальцев из нее удаляются все вещества, необходимые организму (белки, аминокислоты, глюкоза). Вторичная моча, содержащая только токсины и соли, поступает через микротрубочки в полость почечных чашечек, которые в свою очередь впадают в почечную лоханку (чашечно-лоханочная система – ЧЛС). От почечной лоханки отходит мочеточник, который отводит мочу в мочевой пузырь. Из мочевого пузыря моча отводится наружу по мочеиспускательному каналу. Сокращения стенки мочеточников, состоящей из гладких мышц, способствуют нисходящему току мочи.
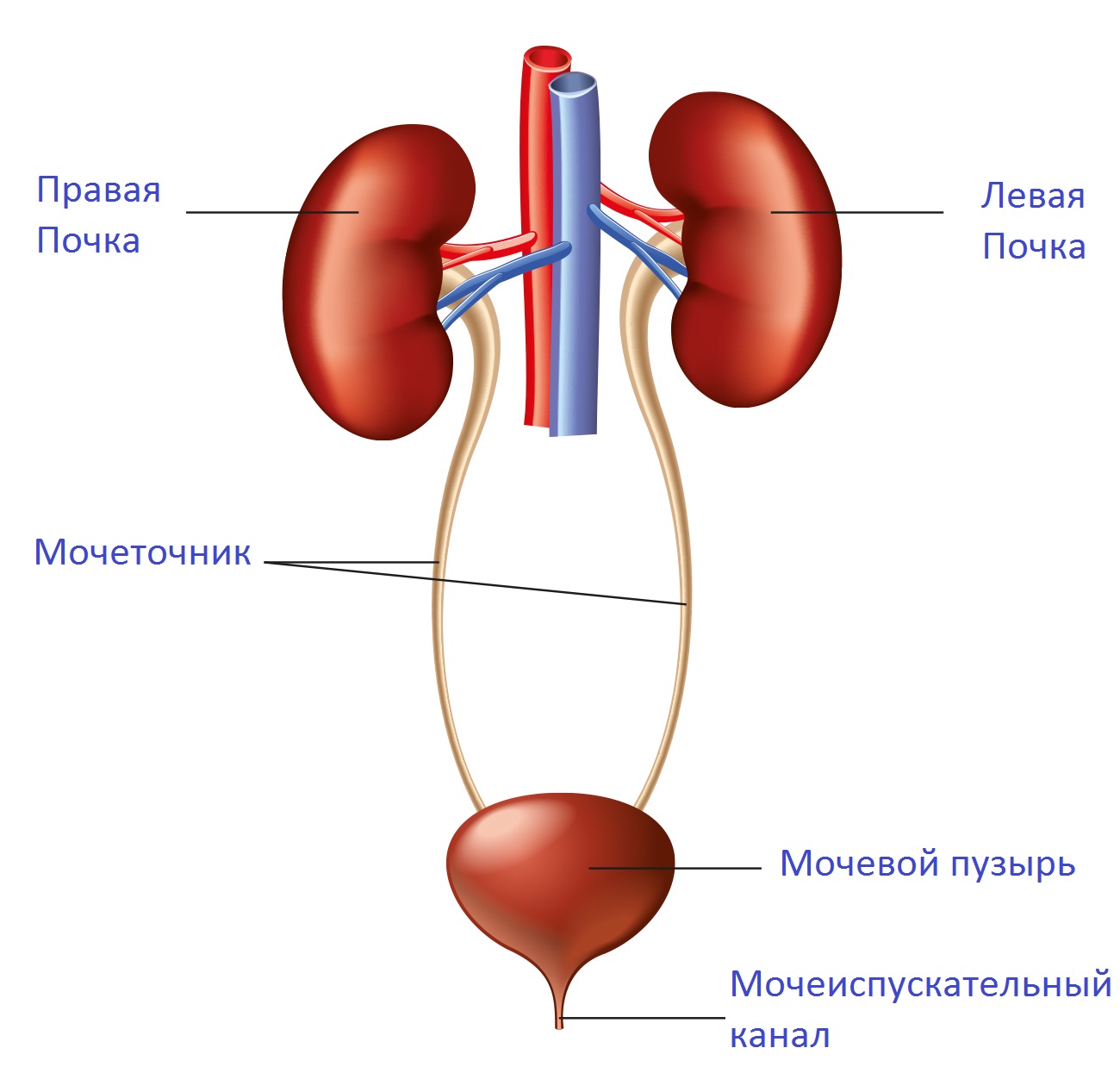
Строение мочевыделительной системы
В норме моча и мочевыделительная система стерильны. Инфекция может попасть в почку восходящим путем (чаще), через мочеиспускательный канал, мочевой пузырь и мочеточники, или с током крови (реже), из очагов хронической инфекции (кариозные зубы, тонзиллит и т.д.). Размножаясь, бактерии вызывают инфекционное воспаление чашечно-лоханочной системы (пиелит) и почечной ткани (пиелонефрит). Особо агрессивные виды микробов могут вызывать образование очагов гнойного воспаления, приводят к некрозу участков почки. Различают острый и хронический пиелонефрит.
|
Escherichia coli |
82 % |
|
Klebsiella pneumoniae |
2.7 % |
|
Staphylococcus saprophyticus |
< 3 % |
|
Candida species |
Редко |
|
Enterococcus species |
Редко |
|
Enterobacteriaceae |
Редко |
|
Pseudomonas aeruginosa |
Редко |
|
Ureaplasma species |
Редко |
Микроорганизмы, чаще всего вызывающие пиелонефрит
Как видно из Таблицы, чаще всего пиелонефрит вызывает Escherichia coli или кишечная палочка. E. coli – нормальный обитатель толстого кишечника. Но в других органах человеческого организма кишечная палочка проявляет свои патогенные свойства. Особенно часто она становится причиной воспалительных заболевания мочеполовой системы у мужчин и женщин.
Заболеваемость
Пиелонефрит чаще диагностируется у женщин. В среднем, на один случай заболевания у мужчин, приходится 3-4 случая у женщин. Эта разница связана с анатомическими особенностями женской мочеполовой системы:
· Мочеиспускательный канал у женщин короче и шире, что облегчает проникновение патогенной флоры из влагалища и прямой кишки;
· Влагалище и прямая кишка открываются близко к наружному отверстию мочеиспускательного канала, из-за чего нижняя треть уретры постоянно обсеменяется бактериями;
· Женщины чаще склонны откладывать визит в туалет, что вызывает застой мочи, провоцирующий инфекцию;
· Особенности физиологии и анатомии женского организма затрудняют поддержание надлежащей гигиены. Кроме того, во время полового акта создаются условия для прямого проникновения инфекции в мочевыводящие пути.
Факторы риска
Следующие факторы увеличивают риск возникновения пиелонефрита у женщин:
· Возраст от 15 до 35 лет;
· Беременность;
· Активная половая жизнь;
· Частая смена половых партнеров;
· Использование спермицидных средств для контрацепции;
· Общий дефицит иммунитета;
· Врожденные пороки развития урогенитального тракта, МКБ.
Острый пиелонефрит у женщин
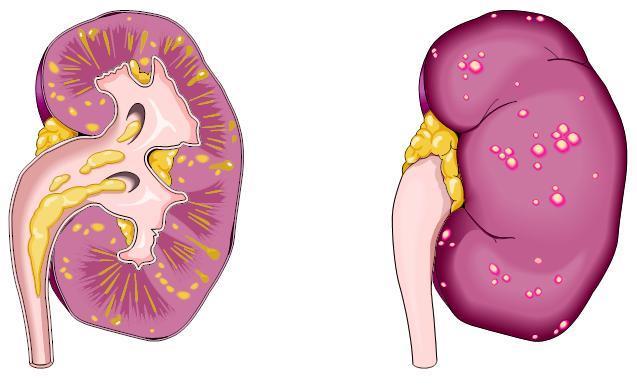
Строение почки
Острый пиелонефрит диагностируется у 2% женщин детородного возраста. Воспалительный процесс выраженный, сопровождается некрозом тканей, кровотечением, обильным отделением гноя, сгустки которого обнаруживаются в моче. Происходит разрушение канальцев в тканях почки, фильтрующих мочу. При правильном и своевременном лечении прогноз хороший. Участки ткани, пострадавшие от воспалительного процесса, замещаются рубцами, в результате чего незначительно страдает функция почки и возникает деформации ЧЛС.
Хронический пиелонефрит у женщин
Хронический пиелонефрит – коварное заболевание. Череда обострений, сопровождающихся воспалением ЧЛС и ткани почек, приводит к образованию многочисленных рубцов. Выраженная деформации ЧЛС приводит к нарушению оттока мочи. Нормальная ткань почки замещается грубой соединительной тканью. С годами, незаметно для больного, функция почек снижается, что в итоге приводит к хронической почечной недостаточности. Почки уменьшены в размерах, сморщены, содержат кисты с гноем, рубцы и небольшие островки нормальной ткани. Хроническая почечная недостаточность приводит к отравлению организма собственными продуктами обмена. Альтернатива – гемодиализ или пересадка почки, в противном случае быстро наступает летальный исход.
Признаки пиелонефрита у женщин
Острый пиелонефрит имеет следующие симптомы:
· Лихорадка, повышение температуры тела до 39-40 градусов с потрясающими ознобами;
· Сильные боли в животе, отдающие в поясницу, надлобковую область, промежность, половые органы (по типу почечной колики);
· Напряжение мышц поясницы;
· Слабость, головокружение;
· Тошнота, рвота;
· Боли и рези при мочеиспускании;
· Частые позывы на мочеиспускание;
· Мутная моча со сгустками гноя и/или крови.
Симптомы могут развиваться в течение нескольких часов или дней.
Хронический пиелонефрит имеет стертую клиническую картину. Симптомы незначительны и не вызывают беспокойства у больного. Выраженные жалобы возможны в период очередного обострения.
Симптомы хронического пиелонефрита:
· Ноющие боли в животе или пояснице;
· Снижение веса, слабость, утомляемость, плохой аппетит;
· Субфебрильная температура (37о С);
· Учащенное мочеиспускание;
· Незначительные рези, боли при мочеиспускании;
· Изменения в анализах мочи (наличие крови, бактерий, слизи, белка, лейкоцитов).
Ноющие боли в пояснице при пиелонефрите
Диагностика пиелонефрита у женщин
Диагностика острого и хронического пиелонефрита основывается на лабораторных и инструментальных методах.
Лабораторные методы диагностики
Анализ мочи с бакпосевом на чувствительность выявленной микрофлоры к антибиотикам – основной и самый важный метод диагностики пиелонефрита. Основные цели исследования – выявить наличие в моче посторонних примесей (бактерий, лейкоцитов, эритроцитов, слизи, гноя, белка), определить тип возбудителя заболевания и его чувствительность к антибактериальным средствам. Для этого собирается средняя порция утренней мочи.
ВАЖНО! Перед сбором мочи на анализ необходимо тщательно подмыться. В идеале забор мочи на анализ должен проводиться с помощью катетера. В противном случае образцы будет загрязнены микрофлорой с кожи и из влагалища. Ценность такого исследования нулевая. Моча на анализ собирается ТОЛЬКО в специальный стерильный контейнер.
Посев мочи позволяет определить тип возбудителя и его чувствительность к антибиотикам. Для этого образец переносят в стерильную питательную среду, на которой будет расти колония патогенных бактерий. Спустя несколько дней ставят тест на чувствительность, позволяющий определить, какой антибактериальный препарат будет иметь максимальную эффективность.

Лабораторная диагностика пиелонефрита
ВАЖНО! Определение чувствительности возбудителя к антибиотикам позволяет проводить лечение наиболее рационально и эффективно. Отказ от этого метода диагностики может привести к осложнениям и хронизации инфекции. Забор мочи на микробиологический анализ проводится ДО начала применения антибиотиков.
Инструментальные методы диагностики пиелонефрита
Для инструментальной диагностики пиелонефрита применяют практически все доступные методы – УЗИ, МРТ, МСКТ, экскреторную урографию и др.
Инструментальное исследование почек любым указанным выше методом позволяет выявить острый воспалительный процесс. При этом оценивается состояние органа, определяются его размеры, выявляется наличие очагов воспаления, кист, абсцессов, расширения чашечно-лоханочной системы, оценивается состояние окружающих почку тканей.
Осложнения пиелонефрита
При неправильной диагностике и лечении, при позднем обращении за медицинской помощью, при наличии у больного иммунодефицита, во время беременности значительно возрастает риск развития осложнений острого пиелонефрита.
Осложнения острого пиелонефрита:
· Абсцесс почки, абсцесс паранефральной клетчатки;
· Сепсис или заражение крови;
· Тотальное поражение почки (эмфизематозный пиелонефрит) агрессивной микрофлорой;
· Острая почечная недостаточность;
· Бактериальный септический шок.
Все осложнения пиелонефрита требуют экстренной госпитализации.
Гестационный пиелонефрит при беременности
Беременность приводит к физиологическим и анатомическим изменениям в женской мочеполовой системе. Увеличивающаяся матка сдавливает мочевой пузырь, оказывает давление на мочеточники, что приводит к нарушению оттока мочи. Изменяются физико-химические свойства мочи. В ней появляется незначительное количество глюкозы и аминокислот. Такая среда более благоприятна для бактерий. В результате моча теряет свойство поддерживать стерильность мочевыводящих путей.
Беременность сопровождается снижением общей сопротивляемости организма к инфекциям из-за физиологической иммуносупрессии. В результате любой патогенный микроорганизм имеет больше шансов вызвать заболевание, избежав “санкций” иммунной системы.
Растущая матка приводит к увеличению окружности талии, что затрудняет проведение мероприятий по соблюдению надлежащей гигиены. Создаются условия для проникновения инфекции в мочеиспускательный канал и мочевой пузырь.
Высокий уровень прогестерона способствует снижению тонуса мочеточников и приводит к их расширению, что увеличивает риск возникновения везико-уретерального рефлюкса (пузырно-мочеточниковый рефлюкс — обратный заброс мочи из мочевого пузыря в мочеточники и почки). Происходит расширение чашечно-лоханочной системы, нарушается пассаж мочи из почек в мочевой пузырь. Пузырно-мочеточниковый рефлюкс создает условия для возникновения восходящей инфекции мочевыводящих путей.
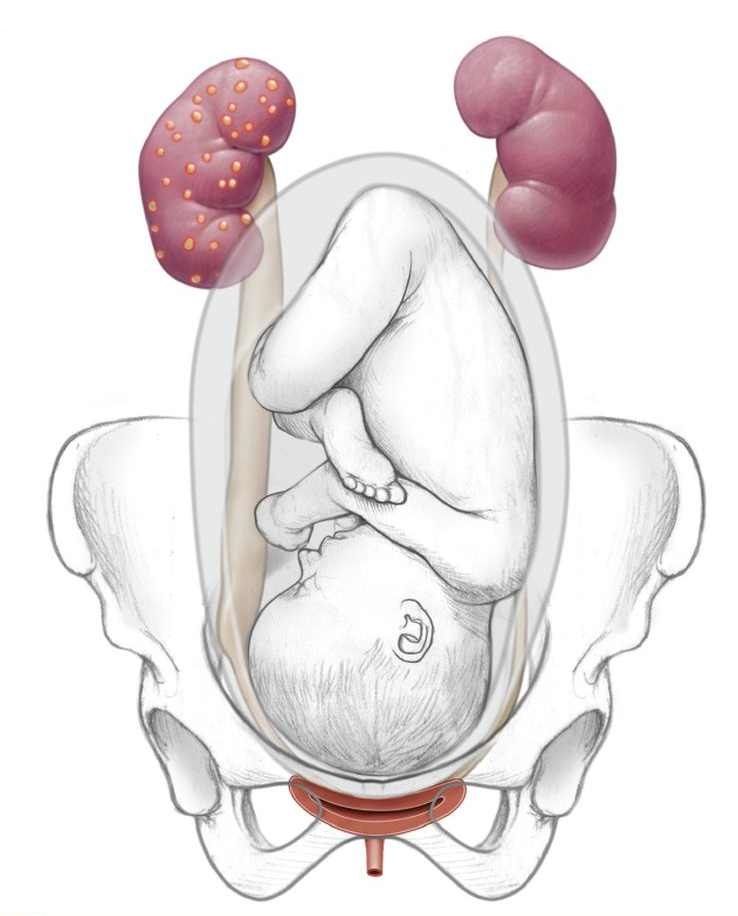
Строение мочевыделительной системы в период беременности
Совокупность этих факторов увеличивает риск возникновения пиелонефрита во время беременности. По этой причине острый пиелонефрит при беременности также называют гестационным. (от лат. gestatio – вынашивать, носить на себе).
Последствия пиелонефрита при беременности
Острый пиелонефрит является частым инфекционным осложнением беременности. Заболевание диагностируется у 2-3% беременных. В 2% случаев пиелонефрит возникает в первом триместре, в 53% случаев – во втором триместре, в 46% случаев – в третьем. Иногда признаки заболевания могут полностью отсутствовать, но в моче определяется большое количество бактерий. По этой причине во время беременности рекомендуют каждый месяц делать анализ мочи.
Болезнь влияет как на организм матери, так и на плод. Одновременно увеличивается риск возникновения других осложнений беременности и родов. Возможны следующие исходы заболевания:
· Полное выздоровление;
· Острая почечная недостаточность диагностируется в 0.03% случаев;
· Преходящее снижение функции почек – в 2% случаев;
· Острый респираторный дистресс синдром у матери в 1-8% случаев (сопровождается дыхательной недостаточностью);
· В 7% случаев ребенок рождается с дефицитом массы тела (менее 2500 гр. при рождении);
· В 5% случаев пиелонефрит при беременности приводит к преждевременным родам (ранее 37 недели внутриутробного развития);
· В 18-20% случаев диагностируется рецидив заболевания до окончания беременности;
· В 17% случаев возникает сепсис или заражение крови.
Также острый пиелонефрит при беременности может приводить к анемии, повышению артериального давления, преэклампсии у матери; возможна задержка внутриутробного развития, гипоксия у плода.
Высокий риск развития осложнений при беременности требует обязательной госпитализации ВСЕХ женщин с острым гестационным пиелонефритом.
Симптомы пиелонефрита при беременности
При беременности на симптомы острого пиелонефрита накладываются признаки начала преждевременных родов. Помимо высокой температуры, озноба, лихорадки, болей в пояснице и животе, тошноты и рвоты больные могут жаловаться на тянущие, схваткообразные боли внизу живота, кровянистые выделения из половых путей. Возможно преждевременное излитие околоплодных вод. Со стороны плода определяется учащенное сердцебиение, определяются признаки гипоксии плода.
Лечение пиелонефрита при беременности
Основа лечения пиелонефрита – антибактериальная терапия. Для этого применяются антибиотики из группы фторхинолонов (ципрофлоксацин, левофлоксацин) в таблетированной форме. В тяжелых случаях антибактериальные препараты вводят внутривенно. Проблема заключается в том, что при беременности эти ЛС противопоказаны из-за побочных эффектов на плод. По этой причине у беременных применяют антибиотики цефалоспоринового и пенициллинового ряда.
В легких случаях лечение проводится амбулаторно после полноценного и тщательного осмотра в стационарных условиях (госпитализация для обследования и наблюдения). В тяжелых случаях обязательна госпитализация в отделение патологии беременных.
Профилактика пиелонефрита при беременности

Для того, чтобы предупредить заболевание достаточно соблюдать несколько рекомендаций:
1. Не спите на спине. В таком положении матка сдавливает мочеточники, из-за чего нарушается отток мочи. Некоторым женщинам тяжело спать на боку – в таких случаях можно приобрести специальную подушку для беременных, делающую сон более комфортным даже на поздних сроках.
2. Продолжайте поддерживать физическую активность. Беременность – не заболевание. При отсутствии противопоказаний можно и нужно сохранять физическую активность. Прогулки, танцы, гимнастика, йога отлично предупреждают застой мочи и способствуют устранению пузырно-мочеточникового рефлюкса. Поза “кошачья спинка” позволяет временно снять нагрузку на мочевой пузырь и мочеточники, улучшает отток мочи.
3. Пейте достаточно воды. Многие женщины стараются не пить много во время беременности, боясь отеков. Это ошибка – при отсутствии противопоказаний необходимо употреблять больше воды, чтобы увеличить количество мочи. Обильное мочеиспускание позволяет смывать патогенную микрофлору, препятствуя ее проникновению в верхние отделы мочевыводящих путей.
4. Избегайте употребления сладостей, алкоголя, кофеин-содержащих напитков, консервированных соков – они провоцируют инфекции мочевыводящих путей из-за способности раздражать слизистую и создавать благоприятные условия для микробов.
5. Не терпите. Возьмите за правило не откладывать физиологические потребности. Неважно, где и с кем вы находитесь – здоровье дороже репутации. Старайтесь полностью опорожнить мочевой пузырь – даже незначительное количество застоявшейся мочи может увеличить риск заболевания. В целях гигиены используйте чистую туалетную бумагу, направляя ее от влагалища к заднему проходу, но не наоборот.
6. Поддерживайте гигиену. Сохраняя чистоту половых органов, можно предупредить распространение инфекции. Используйте мягкое моющее средство для подмывания. Более агрессивное мыло, косметические средства для интимной гигиены с отдушками могут раздражать слизистую мочеиспускательного канала и способствовать инфекции. Не рекомендуется принимать ванну – лучше воспользоваться душем. Во время беременности запрещается спринцеваться, если это не рекомендация вашего врача.
7. Будьте сдержанней. Активная половая жизнь во время беременности увеличивает риск возникновению инфекций мочеполовой системы. Примите душ и помочитесь, когда утихнут страсти – так вы предупредите проблему.
8. “Забейте” на стиль. Простое нижнее белье из натуральной ткани лучше сохраняет чистоту и хорошо отводит лишнюю влагу, не оставляя шансов микробам. Хлопок и лен позволяют коже дышать, в то время как синтетика задерживает влагу и создает благоприятные условия для бактерий. Придется отложить стринги до лучших времен.
9. Носите свободную одежду. Колготки и тесные брюки затрудняют полное опорожнение мочевого пузыря, задерживают влагу, стесняют движения.
10. При первых же симптомах следует обратиться за получением медицинской помощи. Не пропускайте периодические визиты к вашему врачу и вовремя сдавайте рекомендованные анализы.

Автор: Тулин Владимир Михайлович
Врач-рентгенолог, специализации - лучевая диагностика, КТ, МРТ
Место работы: Viru clinika
